06/10/2024 - 09:21
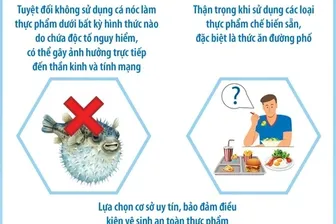
Phòng ngừa và cấp cứu trường hợp dị ứng thức ăn
-
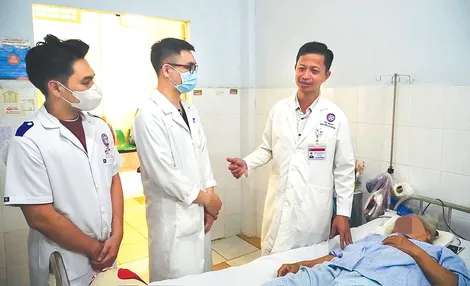
Can thiệp 2 trong 1 lấy sỏi mật cho cụ bà 71 tuổi nhiều bệnh nền

- Cấp cứu thành công thai phụ u nang buồng trứng bị xoắn hoại tử
- Củng cố, nâng cao chất lượng y tế cơ sở theo hướng gần dân, sát dân, phục vụ nhân dân tốt hơn
- Y tế cơ sở phải chủ động, quyết liệt hơn nữa, để người dân thực sự được hưởng lợi từ những tiến bộ của y tế thông minh
- 8 quy tắc bảo vệ bàn chân bệnh nhân đái tháo đường
- Bệnh viện Mắt - Răng hàm mặt TP Cần Thơ họp mặt kỷ niệm Ngày Quốc tế Điều dưỡng
- Ra quân diệt lăng quăng, bọ gậy, phòng, chống bệnh sốt xuất huyết
- 700 thầy thuốc tham dự Hội nghị khoa học nhi khoa khu vực ĐBSCL mở rộng lần X năm 2026
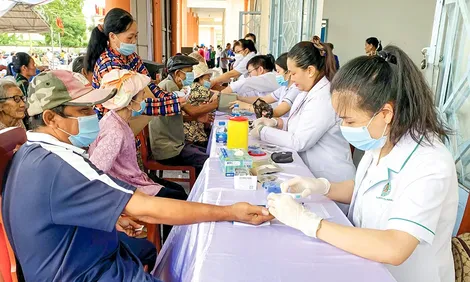
- Trẻ dưới 6 tuổi được khám sức khỏe miễn phí ít nhất 1 lần/năm
- Bệnh viện Đa khoa Trung ương Cần Thơ thực hiện thành công 20 ca ghép thận trong 2 năm
-
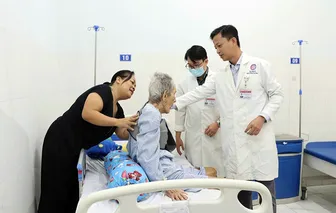
Cụ ông gần 100 tuổi phẫu thuật thay khớp háng thành công tại Bệnh viện Trường Đại học Y Dược Cần Thơ
- Cần Thơ: Nâng cao năng lực quản lý điều dưỡng qua các mô hình cải tiến
- Phòng ngừa mất nước và rối loạn điện giải cho thai phụ trong những ngày nắng nóng
- Sở Y tế TP Cần Thơ ký kết hợp tác cùng Hệ thống Y tế MEDLATEC
- TP Cần Thơ khen thưởng đột xuất Bệnh viện Đa khoa thành phố về ca ghép thận đầu tiên thành công
- Thiên Môn Bổ Phổi hỗ trợ người hay ho do viêm họng, viêm phế quản
- Điều trị đục thủy tinh thể bằng công nghệ phaco không dao tại Cần Thơ
- Đi bộ 10.000 bước/ngày giảm nguy cơ mắc bệnh và tử vong do ngồi nhiều
- Khám, tư vấn, tầm soát bệnh lý về mắt và tặng quà người dân xã Đông Hiệp
- Cần cảnh giác cao độ với bệnh tay chân miệng
-
8 quy tắc bảo vệ bàn chân bệnh nhân đái tháo đường
-

Chế độ ăn cải thiện sức khỏe tim mạch
-

Đi bộ 10.000 bước/ngày giảm nguy cơ mắc bệnh và tử vong do ngồi nhiều
-

Phòng ngừa mất nước và rối loạn điện giải cho thai phụ trong những ngày nắng nóng
-

Thiên Môn Bổ Phổi hỗ trợ người hay ho do viêm họng, viêm phế quản